Miếng dán silicone RemScar® TR đã được chứng minh lâm sàng giúp ép xẹp và làm mờ sẹo lồi, sẹo phì đại. Hiệu quả có thể nhận thấy chỉ sau 6 tuần sử dụng. Trong khi đó, những phương pháp trị sẹo như laser, tiêm corticoid hay phẫu thuật cắt bỏ thường đi kèm với đau, khó chịu, tốn kém và tốn thời gian. Vậy nên, đó là lý do tại sao RemScar® TR được coi là bước tiến mới trong công nghệ trị sẹo hiện nay.
Vai trò của RemScar® TR
Một trong những yếu tố có ảnh hưởng rất lớn đến hình dáng cuối cùng của vết sẹo chính là lực căng tác động lên hai mép vết thương. Chỉ cần không có tác nhân nào làm xô dịch hai mép đó thì khả năng cao là sẹo sẽ rất dẹt và nhỏ, khó có thể nhìn thấy được. Các bác sĩ đều biết đến điều này và đã luôn chủ động hỗ trợ bệnh nhân bằng nhiều cách, bao gồm cho bệnh nhân dùng băng dán y tế, gen nịt, đồ bó ép để cố định vùng phẫu thuật. Việc hạn chế vận động mạnh, vươn vai, gông cơ,... sau phẫu thuật một phần cũng nhằm mục đích này. Tuy nhiên, trong thực tế dù cố gắng đến mức nào thì vết sẹo sẽ luôn chịu một lực căng kéo tự nhiên từ da, cũng như bị xê dịch siêu nhỏ khi bệnh nhân di chuyển và vận động, tạo ra những kẽ hở li ti mà cơ thể sẽ lấp đầy bằng mô sẹo.
Nắm được cơ chế này, Wonbiogen của Hàn Quốc đã nghiên cứu và cho ra mắt sản phẩm ưu việt: Miếng dán silicone RemScar® TR. Theo như tên gọi, miếng dán được làm từ 100% silicone y tế, khi tiếp xúc với da miếng dán sẽ bám dính rất tốt.
Sự ưu việt của miếng dán silicone ép sẹo lồi RemScar® TR
Không giống như các phương pháp điều trị sẹo rẻ hơn, đây là sản phẩm đã được FDA chứng nhận trong nhiều thử nghiệm lâm sàng. Sử dụng công nghệ hiện đại để chủ động ngăn ngừa tăng sinh collagen tại vết sẹo và cải thiện màu sẹo. Silicone y tế có tác dụng làm phẳng, làm mềm và mờ sẹo bằng cách dưỡng ẩm mô sẹo mà không gây bí da.
Cấu tạo của miếng dán silicone trị sẹo RemScar® TR
RemScar® TR là sản phẩm độc đáo có dạng miếng dán trong suốt, được làm hoàn toàn từ silicone y tế, ngoài ra không có thêm chất hay thuốc nào trong sản phẩm. Vì vậy, an toàn với mọi độ tuổi và loại da.
Hiện miếng dán silicone RemScar® TR được cung cấp với nhiều kích cỡ phù hợp với nhiều vết sẹo.
Mỗi miếng dán có thể giặt và tái sử dụng lên gần 30 ngày hoặc nên thay khi miếng dán bị mòn.
Cách sử dụng miếng dán silicone RemScar® TR
Miếng dán silicone ép sẹo RemScar® TR được thiết kế dễ dàng sử dụng, bạn có thể tự dán ở nhà sau khi đọc hướng dẫn sử dụng. Lưu ý nên rửa tay sạch sẽ trước khi dùng miếng dán.
Các bước thực hiện dán tấm silicone RemScar® TR:
1. Làm sạch và lau khô vết sẹo.
2. Mở bao bì và lấy sản phẩm ra.
3. Sử dụng ngay hoặc cắt sản phẩm lớn hơn kích thước vết sẹo 1-2cm, phần sản phẩm còn lại cho vào túi và đóng chặt lại.
4. Bóc lớp giấy và dán phần trong suốt của sản phẩm lên vết sẹo một cách từ từ.
Trong 2 ngày đầu tiên, sử dụng sản phẩm trong 4 giờ. Trong 2 ngày tiếp theo, sử dụng sản phẩm trong 8 giờ. Kéo dài thời gian sử dụng 2 giờ mỗi ngày cho đến khi thời gian sử dụng là 12 giờ mỗi ngày. Sản phẩm sẽ hiệu quả hơn nếu sử dụng trong suốt cả ngày.
Làm sạch sản phẩm bằng chất tẩy rửa nhẹ dịu 2 lần một ngày. Làm sạch vết sẹo và vùng xung quanh vết sẹo trước khi sử dụng lại RemScar® TR. Thay sản phẩm mới nếu sản phẩm bị mòn hoặc khó vệ sinh.
Miếng dán silicone RemScar® TR có thể được sử dụng lên tới 1 tháng. Thời gian thay băng có thể nhanh hơn nếu được sử dụng trên các vùng khớp hoặc bề mặt có nhiều ma sát. Cố định miếng dán bằng băng keo giấy hoặc lụa nếu vận động mạnh.
Thời điểm sử dụng miếng dán silicone RemScar® TR
Thời điểm sử dụng rất quan trọng đối với việc chữa lành vết sẹo, nhất là đối với sẹo lồi. Sẹo phì đại vẫn có thể tự xẹp và mờ đi theo thời gian nhưng sẹo lồi thì không. Sẹo lồi càng lâu năm thì càng khó chữa hơn đối với hầu hết các phương pháp tân tiến hiện có. Do đó, nhà sản xuất khuyên bệnh nhân nên bắt đầu áp dụng miếng dán từ khi sẹo mới hình thành.
Khi nào sẽ thấy kết quả từ miếng dán RemScar® TR
Bệnh nhân có thể trực tiếp nhận thấy sự cải thiện khi sử dụng miếng dán silicone RemScar® TR sớm nhất là sau 6 tuần. Tuy nhiên, đây chỉ là đánh giá qua thử nghiệm lâm sàng. Mỗi người có tốc độ phục hồi khác nhau nên một số người có thể phải chờ lâu hơn một chút mới thấy sự cải thiện rõ ràng.
Một số lưu ý nhỏ khi dùng miếng dán silicone RemScar® TR
- Không dùng trên vết thương hở, vết thương bị nhiễm trùng hoặc khi vẫn còn chỉ khâu.
- Các triệu chứng thường xảy ra khi vết thương không sạch hoặc dán RemScar® TR quá chặt.
- Ngứa hoặc các phản ứng da khác có thể xảy ra do độ thoáng khí của tấm silicone thấp.
- Sản phẩm phải được làm sạch thường xuyên để giữ ẩm cho sản phẩm, đặc biệt là vùng da thường xuyên đổ mồ hôi.
- Sử dụng chất tẩy rửa dịu nhẹ không gây dị ứng để làm sạch sản phẩm và làm khô ở nhiệt độ phòng.
- Không sử dụng sản phẩm với thuốc mỡ, mỹ phẩm hoặc các sản phẩm chăm sóc da.
- Thận trọng khi sử dụng sản phẩm cho trẻ em dưới 3 tuổi.
Khi điều trị sẹo bằng các sản phẩm không kê đơn như miếng dán silicon ép sẹo, hãy nhớ đọc kỹ hướng dẫn sử dụng của nhà sản xuất hoặc đơn vị phân phối sản phẩm. Ngưng sử dụng nếu có bất kỳ dấu hiệu kích ứng, dị ứng nào trên da. Đặc biệt lưu ý, tấm silicon dán sẹo không được sử dụng trên vết thương hở.
Ưu và nhược điểm của miếng dán silicon ép sẹo
Ưu điểm
- Hiệu quả rõ ràng. Nhiều bằng chứng cho thấy miếng dán silicone có thể ngăn ngừa sẹo lồi và sẹo phì đại.
- An toàn, ít tác dụng phụ. Được khuyên dùng bởi nhiều bác sĩ da liễu và bác sĩ phẫu thuật thẩm mỹ bởi đây là phương pháp điều trị sẹo tại nhà đã được được chứng minh.
- Có thể sử dụng cho cả vết sẹo mới lẫn vết sẹo cũ.
- Tìm kiếm dễ dàng. Hiện miếng dán silicon ép sẹo đã được bày bán nhiều các sàn thương mại điện tử với nhiều loại đến từ nhiều thương hiệu khác nhau.
- Giá thành hợp lý. Việc trị sẹo bằng miếng dán hiệu quả mà còn tiết kiệm hơn so với gel (kem) trị sẹo. Thoải mái và thoáng khí, có thể giặt và tái sử dụng.
Nhược điểm
- Không phù hợp với sẹo lõm. Hạn chế chính của các phương pháp điều trị sẹo này là chưa có minh chứng nào cho thấy hiệu quả đối với các vết sẹo lõm.
- Đòi hỏi sự kiên trì. Để có được kết quả tối ưu phải mất trung bình khoảng 8 tuần trở lên.
- Không thoải mái đối với những vết sẹo tại vị trí gần khớp vì phải di chuyển, hoạt động liên tục.
- Kém thẩm mỹ đối với những vết sẹo trên mặt.
Đánh giá chung về hiệu quả
Cho đến nay, miếng dán silicon ép sẹo là một trong số rất ít những phương pháp điều trị sẹo tại nhà đã được chứng minh lâm sàng với tác dụng làm mềm và phẳng các vết sẹo lồi, làm mờ dần màu sắc của chúng, cũng như ngăn ngừa sự phát triển của các vết sẹo mới. Dưới đây là một số bài báo công nhận hiệu quả của miếng dán ép sẹo:
- Bài báo trên Thời báo L.A. về hiệu quả của các phương pháp điều trị sẹo cho rằng "có một khoảng cách rất lớn giữa lợi ích được quảng cáo của các sản phẩm trị sẹo không kê đơn và bằng chứng lâm sàng cho thấy chúng thực sự có tác dụng, nhưng miếng dán silicon trị sẹo là ngoại lệ". Bài báo đề cập đến nghiên cứu kéo dài 30 năm cho thấy rằng các tấm silicone có khả năng dưỡng ẩm cho vết sẹo bằng cách che phủ và giữ độ ẩm.
- Hiệu quả và độ an toàn của các miếng silicone cũng được đánh giá trên tạp chí The Dermatologist với nhiều bằng chứng xác đáng được đưa ra.
- Bài báo xuất hiện trên "PubMed" chứa thông tin chuyên sâu về hiệu quả của gel silicone bao gồm cả miếng dán đối với các vết sẹo lồi. Trong đó, chỉ ra rằng miếng dán sẽ mang lại hiệu quả cao khi được sử dụng thường xuyên và đúng cách.
Miếng dán silicon ép sẹo RemScar® TR
- RemScar® TR là tấm silicone tự dính, được làm từ 100% thành phần silicone y tế, không gây bí da, ép và giữ ẩm cho vết sẹo. Miếng dán có thể sử dụng ngay hoặc cắt sao cho miếng dán bao phủ hết vết sẹo. Đây là sản phẩm đến từ thương hiệu Wonbiogen của Hàn Quốc.
Công dụng
Miếng dán silicone RemScar® TR là phương pháp điều trị sẹo lồi tại nhà số một được các bác sĩ da liễu và bác sĩ phẫu thuật thẩm mỹ tại Hàn khuyên dùng. Thương hiệu cam kết miếng dán có tác dụng thu nhỏ, làm phẳng và mờ sẹo lồi, sẹo phì đại một cách hiệu quả cho dù đó là sẹo mới hình thành hay sẹo cũ. Những loại sẹo này bao gồm sẹo phẫu thuật, sẹo mổ đẻ, sẹo mụn, bỏng, thủy đậu, sẹo do côn trùng hoặc chó cắn, sẹo y tế như loại bỏ ung thư da, tai nạn và các nguyên nhân khác. Tuy nhiên, bằng chứng cho thấy có hiệu quả của miếng dán đối với các vết sẹo lõm vẫn còn hạn chế.
Miếng dán RemScar® TR đã được chứng minh có hiệu quả giảm sự xuất hiện của sẹo lồi trong các nghiên cứu lâm sàng. Công nghệ cải tiến này hoạt động như hàng rào tự nhiên bảo vệ vết sẹo, dưỡng ẩm mô sẹo để làm mềm vết sẹo, ép xẹp làm phẳng vết sẹo. Miếng dán có thể được sử dụng ngay khi vết thương mới lành giúp điều trị và ngăn ngừa sự phát triển thêm của sẹo lồi, đồng thời giảm ngứa ngáy và khó chịu liên quan đến sẹo như ma sát với quần áo. Mặc dù kết quả sử dụng ở mỗi cá nhân sẽ khác nhau, nhưng bạn có thể thấy ngay hiệu quả từ tuần thứ 6 trở đi.
Cách sử dụng
Theo hãng sản xuất, không sử dụng miếng dán silicon ép sẹo RemScar® TR trên vết thương hở. Để sử dụng miếng dán trên vết sẹo, trước tiên cần vệ sinh sạch sẽ và lau khô sẹo và vùng da xung quanh, sau đó dán miếng silicone có mặt dính trực tiếp lên vết sẹo. Đeo ít nhất 12 giờ mỗi ngày và có thể giặt và tái sử dụng lên đến 1 tháng. Để tăng hiệu quả điều trị, có thể sử dụng sản phẩm trong suốt cả ngày. Nếu hoạt động mạnh cần cố định miếng dán với băng keo giấy hoặc băng quấn.
>>> Hướng dẫn sử dụng chi tiết Tại đây
Đánh giá trực tiếp từ người dùng
Mặc dù có rất nhiều thông tin dựa trên nghiên cứu của nhãn hàng, nhưng những nhận xét từ những người đã sử dụng sản phẩm luôn có giá trị. Miếng dán silicone trị sẹo lồi RemScar® TR dù mới có mặt tại thị trường Việt Nam nhưng đã có một số lượng đánh giá tích cực và ấn tượng.
Miếng dán silicone và gel silicone là hai dạng silicone y tế được sử dụng để làm phẳng và giảm sự xuất hiện của sẹo. Silicone đã được áp dụng trong công nghệ điều trị sẹo cách đây hơn 30 năm với nhiều nghiên cứu lâm sàng cho thấy hiệu quả đáng ngờ đối với sẹo lồi và sẹo phì đại do bỏng, mụn trứng cá hay phẫu thuật. Nhưng vì silicone có nhiều dạng khác nhau nên làm thế nào để lựa chọn được loại phù hợp với mình? Bài viết dưới của Meplus sẽ giúp bạn có được lựa chọn hợp lý.
Silicone hoạt động như thế nào trên da?
Hydrat hóa da và cân bằng nội môi
Theo nhiều bác sĩ, silicone khi được bôi lên vết sẹo sẽ bắt chước các đặc tính của lớp sừng. Lớp sừng là lớp ngoài cùng của da giúp duy trì độ ẩm và tính đàn hồi. Khi một người bị thương, cơ chế hydrat hóa của da có thể bị gián đoạn kèm theo sự mất cân bằng độ ẩm và oxy trên da. Sự cân bằng độ ẩm và oxy của da được gọi là cân bằng nội môi. Để tạo độ ẩm và duy trì cân bằng nội môi của da sau chấn thương, có thể dùng silicone để tạo điều kiện phục hồi vết thương đã lành. Silicone có tính bán thấm, tạo thành một lớp màng bảo vệ giúp duy trì độ ẩm và chống oxy hóa tại vị trí sẹo.
Ức chế tăng sinh collagen
Collagen là một loại protein chính trong cơ thể và có rất nhiều trong da của chúng ta. Khi bị thương, các nguyên bào sợi và tế bào sừng ở lớp hạ bì báo hiệu sản xuất collagen để sửa chữa các mô bị tổn thương. Da liên tục sản xuất collagen mới, nhưng chấn thương khiến các tế bào da hoạt động quá mức và sản xuất quá nhiều. Đây là nguyên nhân gây ra sẹo lồi và đổi màu sẹo. Sử dụng silicone trên vết sẹo nhằm điều chỉnh quá trình sản xuất collagen bằng cách ức chế và ngăn chặn sự phát triển quá mức của mô sẹo.
Hai loại sẹo được đặc trưng bởi sự sản sinh quá mức collagen là sẹo lồi và sẹo phì đại. Cả hai loại sẹo đều có thể có màu đỏ hoặc tím và thường ngứa và đau. Silicone là một lựa chọn điều trị hiệu quả đối với những vết sẹo này bằng cách dưỡng ẩm cho vùng da bị sẹo và kiểm soát sản xuất collagen tại đó.
Miếng dán silicone
Miếng dán silicone là một dạng silicone đông đặc, có tính đàn hồi và có kết cấu mềm mại như cao su. Miếng dán có dạng hình vuông, hình tròn hoặc hình chữ nhật, lý tưởng cho nhiều kích thước sẹo khác nhau. Mỗi tấm có lớp nền dính chắc, cho phép bám dính nhẹ nhàng vào da và bao phủ toàn bộ vết sẹo. Các tấm silicone có thể tái sử dụng và được rửa bằng xà phòng dịu nhẹ và nước để kéo dài tuổi thọ lên đến 2 tuần hoặc hơn.
Miếng dán silicone là giải pháp tối ưu cho các vết sẹo do bỏng, sẹo sau phẫu thuật hay sẹo mổ đẻ. Thời gian điều trị được khuyến nghị để có kết quả tối ưu là từ 8 đến 12 tuần. Bạn có thể dán miếng silicone lên vết sẹo ngay sau khi vết thương mới lành. Miếng dán silicone có hiệu quả tốt nhất đối với những vết sẹo chưa trưởng thành dưới 12 đến 18 tháng nhưng vẫn có thể cải thiện được những vết sẹo cũ, lâu năm.
![]()
Miếng dán sẹo silicone Remscar® TR là sản phẩm đến từ thương hiệu Wonbiogen của Hàn Quốc. Miếng dán được làm hoàn toàn từ 100% silicone y tế nên rất lành tính, phù hợp với mọi loại da kể cả da nhạy cảm. Miếng dán có thể sử dụng linh hoạt, không làm mất thời gian công việc cũng như cuộc sống. Tuy nhiên, sẽ kém thẩm mỹ đối với vết sẹo trên mặt và khó bám tại với vết sẹo tại những vùng co gấp nhiều như khuỷu tay, đầu gối. Miếng dán có thể giặt và tái sử dụng lên đến 1 tháng nên rất tiết kiệm chi phí. Với cơ chế tác động trực tiếp và liên tục lên vết sẹo, miếng dán silicone Remscar® TR mang lại khả năng điều trị sẹo nhanh chóng chỉ sau 2 tháng sử dụng liên tục, nhưng hiệu quả có thể chậm hơn đối với những vết sẹo lâu năm.
Gel (kem) silicone
Đối với một số trường hợp, gel silicone có thể là giải pháp tốt hơn so với miếng dán silicone. Cơ chế hoạt động của gel cũng tương tự như với miếng dán nhưng điểm khác biệt duy nhất là yếu tố thẩm mỹ.
Gel bôi silicone thích hợp cho các vết sẹo lồi trên mặt hoặc trên khu vực có độ di động cao như khuỷu tay hoặc cổ tay. Kem silicone có thiết kế dạng ống nhỏ gọn, chúng có thể được mang đi bất cứ đâu và thoa khi di chuyển. Theo nguyên tắc chung, gel silicone nên bôi lên vết sẹo 2 hoặc 3 lần mỗi ngày trong 8-12 tuần. Một số loại gel không khô nhanh và có thể dính khi chạm vào. Bạn cũng phải cẩn thận không để silicone dính vào quần áo hoặc các loại vải khác như ga trải giường, vì chúng có xu hướng bị ố vàng.

Gel silicone trị sẹo Remscar® TR đến từ thương hiệu Wonbiogen (Hàn Quốc) được đánh giá lành tính, an toàn cho mọi loại da ngay cả da nhạy cảm. Ngoài thành phần chính là silicone, gel Remscar® TR còn chứa Vitamin E và Saqualan thực vật có tác dụng cấp ẩm vượt trội, kích thích phục hồi tế bào da bị tổn thương, thúc đẩy quá trình lành vết thương tự nhiên của cơ thể diễn ra nhanh chóng hơn. So với miếng dán, gel bôi đặc biệt phù hợp với những vết sẹo trên mặt hay tại những vùng co gấp nhiều như khuỷu tay, đầu gối, nhưng hiệu quả điều trị sẹo có thể chậm hơn. Chỉ cần kiên trì sử dụng theo hướng dẫn của nhà sản xuất, vết sẹo sẽ được cải thiện nhanh chóng. Đặc biệt, sử dụng gel silicone Remscar® TR ngay khi vết thương mới lành giúp ngăn chặn sẹo lồi hình thành sau này.
| Miếng dán silicone và gel silicone đều là những phương pháp an toàn và mang lại hiệu quả cao trong việc làm phẳng và giảm sự xuất hiện của sẹo lồi và sẹo phì đại. Quyết định sử dụng miếng dán hay gel là tùy thuộc vào sở thích cá nhân, kích thước và vị trí sẹo. |
Trong quá trình điều trị vết thương, các loại băng gạc y tế được sử dụng để che, giữ, cầm máu cho các vết thương trên da. Tuy nhiên, hầu hết các băng gạc y tế thông dụng hiện nay chỉ có khả năng ngăn cản các vật thể có kích thước lớn hơn kích cỡ khe hở của vật liệu chế tạo băng gạc, mà không có khả năng tiêu diệt vi khuẩn và để hạn chế những vết thương bị nhiễm trùng.
Vết thương bị nhiễm trùng sẽ làm tăng chi phí, kéo dài thời gian điều trị và thường để lại những vết sẹo không mong muốn. Ngoài ra, việc lạm dụng kháng sinh trong điều trị các vết thương nhiễm trùng sẽ làm tăng nguy cơ kháng kháng sinh, một vấn đề lớn cho y tế cộng đồng và điều trị lâm sàng trên toàn cầu.
Với khí hậu nóng ẩm ở Việt Nam, trên bề mặt da luôn ẩm và dễ phát sinh sự kí sinh của các vi sinh vật gây bệnh, đặc biệt với những bệnh nhân có xây xát hay sau khi phẫu thuật thường bị nhiễm trùng sưng tấy, bưng mủ, tiết dịch và đau đớn. Băng gạc vô trùng không thấm nước của Young Chemical là sản phẩm lý tưởng cho vết thương.

Đặc tính của Băng gạc vô trùng không thấm nước Sterile Adflex
Băng film Polyurethane (P.U) không chứa latex, trong suốt, không thấm nước, dễ dàng theo dõi vết thương.
Film P.U thoáng khí, cho phép trao đổi oxy thoát hơi ẩm, tránh nguy cơ gây hầm da, bo tròn 4 góc tránh bung mép.
Phủ keo Acrylic độ dính cao và an toàn cho mọi loại da bao gồm cả da nhạy cảm.
Gạc được tiệt trùng bằng Ethylene Oxide (E.O Gas), khả năng thấm hút dịch tốt, có lớp màng Polyethene (P.E) không dính vào vết thương.
Hiệu quả của việc sử dụng Băng gạc vô trùng không thấm nước Sterile Adflex
Thiết kế thông minh, dễ dàng sử dụng, và được sử dụng cho vết thương tiết dịch ít do phẫu thuật, khâu, chấn thương.
Khả năng kháng khuẩn tốt trong quá trình điều trị vết thương, giảm đau cho bệnh nhân trong khi tháo băng.
Giảm thời gian và chi phí điều trị khi sử dụng băng gạc vô trùng này do số lượng dùng ít hơn và ít phải thay băng làm giảm sự đau đớn cho bệnh nhân.
Ngoài bàn chải đánh răng và chỉ tơ nha khoa, máy tăm nước là dụng cụ chăm sóc răng miệng được các nha sĩ khuyên dùng. Tuy nhiên, không phải ai cũng biết và hiểu rõ về công dụng của sản phẩm này. Hãy cùng Meplus đi tìm lời giải đáp cho những thắc mắc về chiếc máy tăm nước này nhé.
1. Máy tăm nước là gì?
Cho đến nay, máy tăm nước vẫn còn là sản phẩm xa lạ đối với nhiều người. Máy tăm nước là một loại chỉ nha khoa nhưng được thiết kế thông minh, hiện đại và dễ dàng sử dụng hơn so với chỉ nha khoa truyền thống (chỉ tơ, tăm chỉ,...). Nói một cách chính xác hơn, máy tăm nước là một thiết bị phun nước linh hoạt để loại bỏ mảnh vụn thức ăn giữa các kẽ răng, nhờ đó làm giảm nguy cơ sâu răng, tích tụ cao răng và bệnh nha chu.
2. Máy tăm nước hoạt động như thế nào?
Theo như tên gọi, máy có tác dụng như một cái tăm nhưng không phải theo cách xỉa răng thông thường mà máy sẽ phun ra các tia nước có áp lực một cách đều đặn để làm sạch và loại bỏ các mảnh thức ăn và mảng bám giữa các kẽ răng.
3. Ai nên sử dụng Máy tăm nước?
Hầu hết mọi người đều có thể sử dụng loại máy này. Tuy nhiên, lý tưởng nhất là dành cho những bệnh nhân chỉnh nha, có cầu mão răng và thực hiện các loại cấy ghép khác. Thiết bị này cũng có thể có lợi cho những người gặp các vấn đề về các chi hoặc thiếu sự khéo léo.
Xem thêm Hướng dẫn chăm sóc răng miệng tại nhà cho người niềng răng
4. Có sự khác biệt nào giữa Máy tăm nước và các loại chỉ nha khoa truyền thống (chỉ tơ, tăm chỉ,...) là?
Các loại chỉ nha khoa có trợ lực bao gồm cả máy tăm nước đã được chứng minh là có tác dụng làm giảm mảng bám kẽ răng nhưng sự khác biệt chính nằm ở sở thích và sự thoải mái. Máy tăm nước giúp làm sạch kẽ răng nhẹ nhàng hơn so với loại chỉ truyền thống. Chúng có thể làm sạch sâu hơn mà ít gây chảy máu và viêm nướu hơn. Vì vậy, nếu bạn đang tìm kiếm một lựa chọn tốt hơn và dễ dàng hơn để làm sạch răng và nướu của mình thì hãy cân nhắc đầu tư cho mình một chiếc máy tăm nước.
5. Máy tăm nước loại bỏ mảng bám có hiệu quả không?
Máy tăm nước làm sạch rất hiệu quả vì chúng có thể tiếp cận các hốc sâu hơn và loại bỏ các mảng bám mà chỉ nha khoa thông thường không chạm tới được. Máy tăm nước đặc biệt quan trọng đối với những người đang niềng răng vì chúng có thể đẩy các mảnh thức ăn và mảng bám mắc kẹt ở mắc cài và dây cung.
Xem thêm Máy tăm nước vs Chỉ tơ nha khoa: Loại nào tốt hơn?
6. Máy tăm nước có thể thay thế bàn chải đánh răng hay không?
Máy tăm nước không thể thay thế bàn chải đánh răng bởi tác dụng chủ yếu của máy là hỗ trợ làm sạch các mảng bám và thức ăn thừa bị dắt giữa các kẽ răng của bạn. Vì vậy, bạn vẫn phải đánh răng ít nhất 2 lần một ngày với fluor để bảo vệ men răng và giúp răng trắng khỏe.
7. Máy tăm nước có làm hỏng răng nướu không?
Mặc dù một số người có thể thấy nướu của họ bị chảy máu khi họ sử dụng lần đầu tiên, nhưng máy tăm nước hoàn toàn không làm hỏng răng nướu. Nó hoạt động tương tự như dùng chỉ tơ nha khoa nhưng nhẹ nhàng hơn. Lưu ý, máy tăm nước các hãng khác nhau sẽ có cài đặt khác nhau về cường độ và tốc độ của nước phun, vì vậy dù bạn sử dụng sản phẩm nào cũng nên lựa chọn chế độ làm sạch phù hợp để tránh làm đau nướu.
8. Chi phí của Máy tăm nước là bao nhiêu?
So với chỉ nha khoa truyền thống, máy tăm nước có mức giá cao hơn hẳn. Tuy nhiên, việc đầu tư vào một chiếc máy tăm nước có thể giúp bạn tiết kiệm hơn. Bởi trên thực tế, chỉ nha nha khoa truyền thống chỉ sử dụng 1 lần nên việc chi tiền cho các loại chỉ này đôi khi còn tốn kém hơn, đồng thời, việc xả rác thải này cũng có thể gây hại cho môi trường. Hiện nay, máy tăm nước đã xuất hiện nhiều hơn trên thị thường với đa dạng mẫu mã đến từ các nhãn hiệu khác nhau, bạn có thể tham khảo Máy tăm nước cầm tay Procare A10 được phần phối chính hãng bởi Meplus.
Tham khảo thêm Máy tăm nước cầm tay Procare A3
< Phần tiếp theo >
Máy tăm nước là sản phẩm ngày càng được nhiều khách hàng tại Việt Nam quan tâm. Dù vậy, khách hàng vẫn còn băn khoăn, đắn đo về việc mua máy cũng như những thắc mắc về cách sử dụng máy tại nhà. Hãy cùng Merinco đi tìm lời giải đáp cho những thắc mắc về chiếc máy tăm nước này nhé.
1. Tôi có nên dùng Máy tăm nước không?
Nếu bạn đang chỉnh nha, chắc chắn bạn sẽ được các nha sĩ khuyên dùng. Nhưng không phải chỉ những người chỉnh nha mới cần mà hầu hết mọi người đều có thể sử dụng máy tăm nước. Đến hiện tại, máy tăm nước được xem như là loại chỉ nha khoa dễ dùng nhất so với các loại chỉ nha khoa trước đó (chỉ tơ, tăm chỉ, ...). Dùng chỉ nha khoa là một bước quan trọng trong thói quen vệ sinh răng miệng mà hầu hết mọi người thường bỏ qua bởi việc đánh răng thông thường chỉ giúp bạn loại bỏ các mảng bám và vi khuẩn trên bề mặt răng còn các kẽ răng thì không. Khi kẽ răng không được làm sạch, mảng bám tích tụ hình thành nên cao răng, dễ phát triển bệnh nha chu.
2. Bệnh nhân tiểu đường như tôi thì có thể sử dụng Máy tăm nước được không?
Máy tăm nước đã được chứng minh là giúp ích đáng kể cho việc chăm sóc răng miệng ở bệnh nhân tiểu đường. Những người mắc bệnh tiểu đường có nguy cơ cao mắc các bệnh nha chu, do đó máy tăm nước có thể nói là phương pháp lý tưởng, giúp giảm nguy cơ mắc bệnh nha chu.
3. Con của tôi 7 tuổi có thể sử dụng Máy tăm nước chưa?
Nhiều mẫu tăm nước hiện được thiết kế nhỏ gọn, đơn giản và an toàn, giúp xỉa răng dễ dàng phù hợp cho trẻ em từ 6 tuổi trở lên. Đây chính là lựa chọn hoàn hảo cho bất kỳ bạn nhỏ nào đang niềng răng hoặc gặp khó khăn khi với việc dùng chỉ nha khoa truyền thống.
4. Tôi có thể thêm nước súc miệng vào máy tăm nước không?
Chúng mình khuyên bạn nên sử dụng nước ấm, bởi vì sao? Bởi làm sạch bằng nước ấm được coi là dịu nhẹ và hiệu quả nhất cho bạn. Tuy nhiên, nếu bạn vẫn muốn sử dụng nước súc miệng, bạn lưu ý chỉ nên pha một lượng nhỏ với nước ấm và sử dụng.
5. Tôi nên sử dụng chế độ phun nước nào của Máy tăm nước?
Việc này còn tùy thuộc vào sản phẩm mà bạn đang dùng hoặc đang có ý định mua. Đối với những bạn mới sử dụng lần đầu, bạn nên lựa chọn chế độ nhẹ nhất để tránh làm đau nướu mặc dù tất cả các chế độ phun đều an toàn. Theo thời gian, khi bạn đã quen với việc sử dụng máy, bạn sẽ tìm được chế độ phù hợp cho mình.
6. Tôi nên thay các đầu phun Máy tăm nước bao lâu một lần?
Bạn nên thay đầu tăm nước 6 tháng một lần. Bằng cách này, chất lượng của máy tăm nước vừa không bị giảm đi mà hiệu quả làm sạch vừa được duy trì.
7. Tôi nên dùng Máy tăm nước trước hay sau khi đánh răng?
Theo hướng dẫn của Hiệp hội Nha khoa Mỹ (ADA), sử dụng máy tăm nước trước khi đánh răng là tốt nhất. Điều này giúp bạn có thể loại bỏ hoặc làm lỏng các mảnh vụn giữa các kẽ răng trước nên khi bạn đánh răng, giúp nâng cao hiệu quả của bàn chải.
8. Tôi nên sử dụng Máy tăm nước mấy lần một ngày để đạt được hiệu quả tốt nhất?
Bạn nên sử dụng máy tăm nước 1 lần và đánh răng ít nhất 2 lần mỗi ngày. Tuy nhiên, sử dụng máy tăm nước trước khi đánh răng sẽ giúp bạn đạt được hiệu quả cao hơn.
9. Tôi có thể mua Máy tăm nước ở đâu?
Sử dụng máy tăm nước càng sớm càng tốt cho răng miệng của bạn. Nếu có nhu cầu về sản phẩm, bạn có thể tham khảo và liên hệ trực tiếp với Merinco qua Hotline để được tư vấn và hướng dẫn đặt hàng trực tuyến.
Các loại máy tăm nước hiện đang được phân phối bởi Merinco
Máy tăm nước cầm tay Procare A3
Là một trong những thương hiệu lớn trên thị trường, máy tăm nước Procare A3 đã khẳng định chất lượng, vị trí sản phẩm trong lòng khách hàng với những tính năng hàng đầu. Máy sở hữu thiết kế đơn giản, tinh tế và những tính năng không hề thua kém những sản phẩm ngoại nhập cùng loại.
Máy đạt tiêu chuẩn chứng nhận chất lượng của FDA Hoa Kỳ, chứng chỉ FCC, đủ điều kiện xuất khẩu sang thị trường EU. Máy tăm nước Procare A3 nhận nhiều đánh giá tích cực không chỉ từ người tiêu dùng Việt Nam và nhiều quốc gia đang nhập khẩu sản phẩm này.
Máy tăm nước cầm tay Procare A10
Máy tăm nước Procare A10 là một trong những máy tăm nước phổ biến nhất trên thị trường hiện nay. Nhờ giá bán hợp lý, đạt chứng nhận ADA của Hiệp hội Nha khoa Hoa Kỳ, thiết kế nhỏ gọn dễ dàng mang đi du lịch hoặc công tác.
< Phần trước >
Vitamin C trong thực phẩm dễ bị phá hủy bởi nhiệt, nhưng may mắn thay các nguồn cung cấp Vitamin C tốt nhất hầu như đều đến từ trái cây và rau củ, nên bạn vẫn có thể dễ dàng đạt được lượng Vitamin C khuyến nghị.
Vitamin C giúp cơ thể duy trì các liên kết mô và hệ thông miễn dịch khỏe mạnh, đồng thời hỗ trợ hấp thu sắt từ thực phẩm. Mức tiêu thụ trung bình hàng ngày được khuyến nghị đối với nam giới là 90mg và đối với phụ nữ là 75mg. Một quả cam cỡ trung có khoảng 70mg Vitamin C, nhưng nhiều loại thực phẩm khác cũng là nguồn tốt hơn.
Dưới đây là 10 thực phẩm giàu Vitamin C hơn cả cam
Sơ ri
Chỉ một quả sơ ri nhỏ khoảng 5g đã cung cấp 81mg Vitamin C.
Các nghiên cứu sử dụng chiết xuất từ quả sơ ri được thực hiện trên động vật đã chỉ ra rằng nó có thể có đặc tính chống ung thư, giúp ngăn ngừa tổn thương da do tia UVB gây ra và thậm chí làm giảm tổn thương DNA do chế độ ăn uống không tốt gây ra. Tuy nhiên, vẫn chưa có nghiên cứu dựa trên con người nào về tác động của việc tiêu thụ sơ ri.
Ổi
Ổi là loại trái cây nhiệt đới có nguồn gốc từ Mexico và Nam Mỹ. Một quả ổi (55g) chứa 126mg Vitamin C.
Ổi rất giàu chất chống oxy hóa lycopene. Một nghiên cứu kéo dài 6 tuần với sự tham gia của 45 thanh niên khỏe mạnh đã cho thấy rằng việc ăn 400 gram ổi gọt vỏ hoặc khoảng 7 miếng ổi mỗi ngày giúp làm giảm đáng kể huyết áp và mức cholesterol toàn phần của họ.
Tầm xuân
Tầm xuân là một loại quả nhỏ, ngọt, thơm từ cây tầm xuân (Rosa Canina) chứa nhiều Vitamin C. Khoảng 6 quả tầm xuân cung cấp 119mg Vitamin C.
Vitamin C cần thiết cho sự tổng hợp collagen và hỗ trợ da khỏe mạnh khi bạn già đi. Các nghiên cứu đã phát hiện ra rằng Vitamin C trong quả tầm xuân giúp làm giảm tác hại của ánh nắng mặt trời đối với da, giảm nếp nhăn, khô và sạm màu, đồng thời, cũng giúp chữa lành vết thương và các tình trạng viêm da.
Tham khảo thêm: Viên uống bổ sung Vitamin C-1000mg với Bioflavonoids và Tầm xuân dại Puritan's Pride 100v
Ớt chuông đỏ
Hàm lượng Vitamin C trong ớt chuông sẽ tăng lên khi chúng được nấu chín. Tính theo 100g, ớt chuông đỏ cung cấp 128mg Vitamin C, và ớt chuông đỏ nấu chín cung cấp 163mg Vitamin C.
Tiêu thụ đủ vitamin C rất quan trọng đối với sức khỏe đôi mắt và có thể chống lại sự tiến triển của bệnh đục thủy tinh thể. Một nghiên cứu trên 300 phụ nữ cho thấy những người tiêu thụ nhiều Vitamin C hơn có nguy cơ tiến triển bệnh đục thủy tinh thể thấp hơn 33% so với những người tiêu thụ ít.
Cải bẹ xanh
Một chén (150g) cải bẹ xanh thô cung cấp 195mg Vitamin C. Mặc dù nhiệt từ quá trình nấu nướng làm giảm hàm lượng vitamin C trong thực phẩm, nhưng một chén cải xanh nấu chín vẫn cung cấp 98mg Vitamin C.
Cũng như nhiều loại rau xanh có màu sẫm, cải bó xôi cũng chứa nhiều vitamin A, kali, canxi, mangan, chất xơ và folate.
Cải xoăn
Cải xoăn là một loại rau thuộc họ cải. Một chén (150g) cải xoăn thô cung cấp 140mg Vitamin C. Ngoài ra, cải xoăn cũng chứa một lượng lớn vitamin K và các carotenoid lutein và zeaxanthin.
Nấu chín cải xoăn làm giảm hàm lượng Vitamin C của nó, nhưng một nghiên cứu cho thấy rằng luộc, chiên hoặc hấp loại rau này giúp giải phóng nhiều chất chống oxy hóa hơn. Những chất chống oxy hóa mạnh này có thể giúp giảm các bệnh viêm mãn tính.
Súp lơ xanh
Súp lơ xanh cũng là một loại rau thuộc họ cải. Một chén (150g) súp lơ xanh nấu chín cung cấp 97mg Vitamin C.
Nhiều nghiên cứu đã chỉ ra mối liên hệ có thể có giữa việc ăn nhiều rau họ cải giàu Vitamin C và giảm căng thẳng oxy hóa, cải thiện khả năng miễn dịch và giảm nguy cơ ung thư và bệnh tim. Một nghiên cứu ngẫu nhiên cho 27 nam thanh niên nghiện thuốc lá nặng ăn 250 gram bông cải xanh hấp chứa 146mg Vitamin C mỗi ngày. Sau 10 ngày, mức protein phản ứng C gây viêm của họ đã giảm 48%.
Kiwi
Kiwi là loại quả mọng có màu xanh sáng và lông tơ đến từ New Zealand. Một quả kiwi trung bình chứa 64mg Vitamin C.
Các nghiên cứu đã chỉ ra rằng kiwi giàu Vitamin C có thể giúp giảm căng thẳng oxy hóa, giảm cholesterol và cải thiện khả năng miễn dịch. Một nghiên cứu ở 30 người khỏe mạnh trong độ tuổi 20-51 cho thấy ăn 2-3 quả kiwi mỗi ngày trong 28 ngày làm giảm độ dính của tiểu cầu trong máu xuống 18% và giảm chất béo trung tính xuống 15%. Điều này có thể làm giảm nguy cơ đông máu và đột quỵ.
Đu đủ
Một quả đu đủ cỡ nhỏ (157g) cung cấp 96mg Vitamin C.
Vitamin C có tác dụng hỗ trợ trí nhớ và chống viêm mạnh trong tế bào não. Trong một nghiên cứu, 20 người bị bệnh Alzheimer nhẹ được cho uống chiết xuất đu đủ cô đặc trong 6 tháng. Kết quả cho thấy tình trạng viêm giảm và căng thẳng oxy hóa của họ cũng giảm 40%.
Dây tây
Dâu tây chứa nhiều chất xơ và chất chống oxy hóa, bao gồm cả Vitamin C. Một nửa cốc (152g) dâu tây cung cấp 89mg Vitamin C.
Với hàm lượng chất chống oxy hóa cao, dâu tây có thể giúp ngăn ngừa ung thư, bệnh mạch máu, sa sút trí tuệ và bệnh tiểu đường. Một nghiên cứu ở 27 người mắc hội chứng chuyển hóa cho thấy rằng ăn dâu tây đông lạnh hàng ngày, tương đương với 3 cốc dâu tươi làm giảm các yếu tố nguy cơ bệnh tim. Nghiên cứu kéo dài 8 tuần cho kết quả sau mức cholesterol “xấu” của họ đã giảm 11%, trong khi dấu hiệu viêm mạch máu giảm 18%.
Collagen là gì?
Collagen là một loại protein chiếm khoảng 30% - 40% protein trong cơ thể con người. Loại protein này là một phần quan trọng của các mô liên kết chịu trách nhiệm cho sự vững chắc của các cấu trúc khác nhau trong cơ thể, đặc biệt là da.
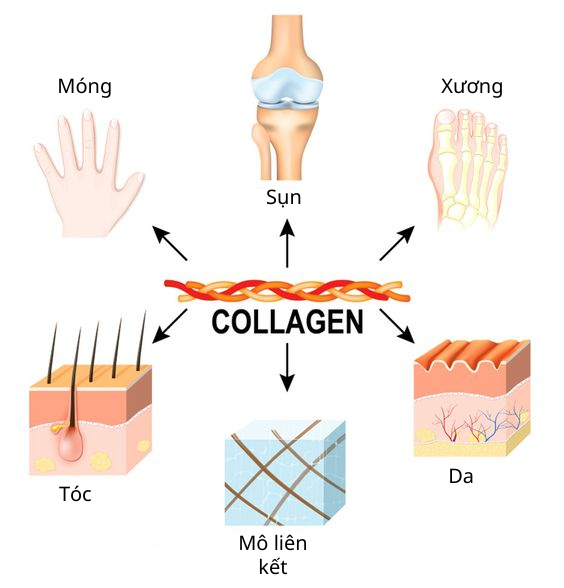
Cơ thể có ít nhất 28 loại collagen, nhưng 3 loại đầu tiên là phổ biến nhất, bao gồm:
- Loại I: chiếm khoảng 90% tổng lượng collagen trong cơ thể bởi nó được tìm thấy trong tất cả các mô liên kết, da, tóc, móng, gân, xương, răng, sụn và các cơ quan.
- Loại II: được tìm thấy trong các khớp và đĩa đệm.
- Loại III: thành phần chính của sợi lưới, được tìm thấy trong da, cơ và mạch máu.
Collagen ảnh hưởng đến làn da như thế nào?
Collagen chiếm 70% khối lượng da. Các sợi collagen tạo lớp đệm cho elastin và axit hyaluronic, tăng cường độ đàn hồi và độ ẩm của da.
Từ tuổi 30 trở đi, cơ thể bắt đầu sản xuất ít collagen hơn. Da trở nên mỏng hơn, khô hơn và kém đàn hồi, dẫn đến hình thành các nếp nhăn. Đồng thời, các bộ phận khác của cơ thể cũng bị ảnh hưởng, chẳng hạn như xương, khớp, cơ bắp, …
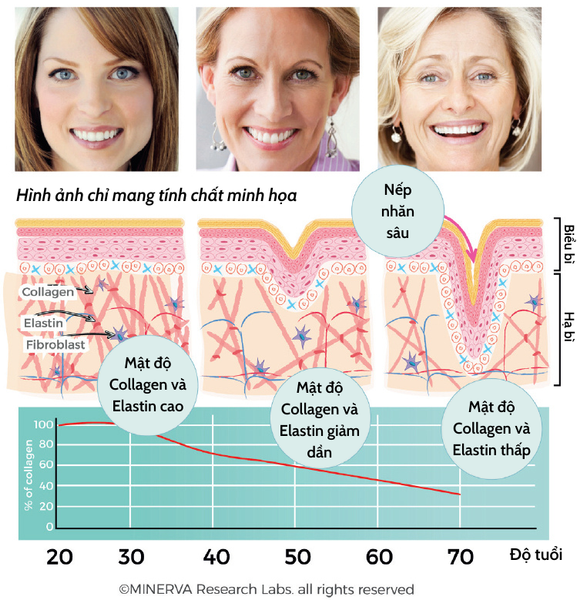
Quá trình lão hóa da tự nhiên
Mặc dù đây là một quá trình tự nhiên, nhưng quá trình này có thể tăng tốc độ do việc tiếp xúc với tia cực tím, ô nhiễm, thói quen xấu hay chế độ ăn uống.
Dấu hiệu thiếu Collagen
Tình trạng thiếu Collagen ảnh hưởng đến vẻ ngoài và cảm nhận. Những dấu hiệu đầu tiên tuy khó thấy nhưng vẫn có thể cảm nhận được. Dưới đây là một số dấu hiệu dễ dàng nhận thấy:
- Má hóp, vùng dưới mắt hình thành hõm.
- Da mất nước và mỏng đi, các nếp nhăn và đường nhăn bắt đầu xuất hiện.
- Các khớp bị hao mòn nhiều hơn, khó hoạt động.
- Tóc chẻ ngọn và gãy rụng.
- Răng gặp các vấn đề như đau, ê buốt và sâu răng sớm.
- Quá trình trao đổi chất bị chậm lại, dễ gây tăng cân.
- Sức bền của thành mạch máu giảm khiến mắt khô, đau đầu, khó thở, phát ban trên da,…
Lưu ý: Các triệu chứng trên cũng có thể báo hiệu các tình trạng sức khỏe khác. Vì vậy, hãy tham khảo ý kiến của bác sĩ, tránh tự chẩn đoán và cẩn thận khi tự kê đơn bất kỳ chất bổ sung hoặc thuốc nào.
Làm gì để bổ sung Collagen?
Khi collagen trong cơ thể bắt đầu giảm đi theo tuổi tác, mọi người nên tìm cách bổ sung loại protein quan trọng này. Tuy nhiên, bổ sung collagen cho cơ thể từ sớm thì mới thấy được kết quả khả quan. Dưới đây là một số cách bổ sung collagen:
- Sử dụng thực phẩm chức năng
Uống thực phẩm chức năng là một trong những cách phổ biến nhất để tăng lượng collagen. Một số nghiên cứu cho thấy rằng chúng có thể cải thiện độ đàn hồi và vẻ ngoài của làn da. Những năm gần đây, các sản phẩm collagen thủy phân đang rất được ưa chuộng bởi đặc tính hấp thụ nhanh, có thể tham khảo viên uống Collagen thủy phân của Puritan's Pride - một trong những thương hiệu thực phẩm chức năng hàng đầu tại Mỹ.

Viên uống Collagen thủy phân Puritan's Pride 180 viên
Lưu ý rằng thực phẩm chức năng chỉ có hiệu quả tạm thời, nó không phải là thuốc nên không có tác dụng thay thế thuốc chữa bệnh.
- Điều chỉnh chế độ ăn uống
Để sản xuất collagen, cơ thể cần các chất dinh dưỡng từ thực phẩm giàu protein cũng như vitamin C, kẽm và đồng. Xây dựng chế độ ăn uống cân bằng là cách hữu ích để cung cấp cho cơ thể các chất cần thiết.
Thịt bò, thịt gà, cá, trứng, các sản phẩm từ sữa và đậu đều rất giàu protein. Nước hầm xương là một trong những sản phẩm có lợi để bổ sung collagen. Tuy nhiên, ăn chúng thường xuyên có thể không tốt cho dạ dày của bạn.
- Loại bỏ các thói quen xấu
Theo một nghiên cứu được công bố trên Tạp chí Da liễu Anh, hút thuốc lá ảnh hưởng đến quá trình sản xuất collagen tự nhiên của cơ thể, dẫn đến da sớm bị nhăn và chảy xệ. Bỏ thuốc lá tạo cơ hội cho cơ thể phục hồi khả năng sản xuất collagen.
Collagen là một trong những loại protein quan trọng nhất trong cơ thể bạn. Vì vậy để duy trì đủ lượng collagen cần thiết cho cơ thể, hãy tham khảo những cách bổ sung collagen trên.
Liên hệ đơn vị phân phối các thiết bị y tế gia đình và bệnh viện tại Việt Nam
Công ty TNHH thương mại quốc tế MERINCO
Văn phòng giao dịch: Phòng 2304, toà nhà HH2 Bắc Hà. Số 15 Tố Hữu, Thanh Xuân, Hà nội.
ĐT: 02437765118
Email: merinco.sales@gmail.com
WEBSITE: www.merinco.vn / www.meplus.vn / merinco.com.vn
Vitamin B là một nhóm chất dinh dưỡng đóng nhiều vai trò quan trọng trong cơ thể. Chúng có tự nhiên trong một số loại thực phẩm và được thêm vào một số sản phẩm bổ sung chế độ dinh dưỡng.
Vitamin B là vitamin tan trong nước, có nghĩa là cơ thể không thể dự trữ chúng mà phải bổ sung qua chế độ ăn uống hoặc các chế phẩm bổ sung dinh dưỡng hay còn gọi là thực phẩm chức năng. Vitamin B bao gồm 8 loại vitamin khác nhau, tạo nên sự khác biệt so với các loại vitamin khác. Mỗi loại Vitamin B đóng một vai trò quan trọng đối với các chức năng trong cơ thể.
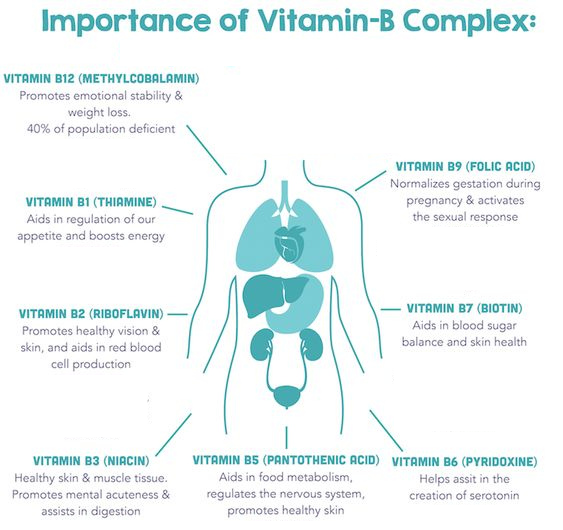
Vitamin B1 (Thiamine)
Thiamine đóng vai trò thiết yếu trong quá trình trao đổi chất bằng cách chuyển hóa chất dinh dưỡng thành năng lượng. Các loại thực phẩm giàu Vitamin B1 bao gồm gan, thịt lợn, các loại hạt và ngũ cốc nguyên hạt.
Vitamin B2 (Riboflavin)
Riboflavin giúp chuyển hóa thức ăn thành năng lượng và cũng hoạt động như một chất chống oxy hóa. Vitamin B2 được tìm thấy trong các loại thực phẩm khác nhau, các nguồn phong phú nhất bao gồm gan, thịt, các sản phẩm từ sữa, trứng, rau lá, hạnh nhân và các loại đậu.
Vitamin B3 (Niacin)
Niacin đóng một vai trò trong tín hiệu tế bào, trao đổi chất, sản xuất và sửa chữa DNA. Các nguồn thực phẩm chứa Vitamin B3 bao gồm gan, cá, thịt gia cầm, trứng, các sản phẩm từ sữa, hạt hướng dương và đậu phộng.
Vitamin B5 (Axit pantothenic)
Giống như các loại Vitamin B khác, Axit pantothenic giúp cơ thể bạn lấy năng lượng từ thức ăn và cũng tham gia vào quá trình sản xuất hormone và cholesterol. Hầu như các loại thực phẩm đều chứa vitamin này, trong đó gan, hạt hướng dương, nấm, rau củ và ngũ cốc nguyên hạt là những nguồn tốt nhất.
Vitamin B6 (Pyridoxine)
Pyridoxine tham gia vào quá trình chuyển hóa axit amin, sản xuất hồng cầu và tạo ra các chất dẫn truyền thần kinh. Thực phẩm giàu vitamin này bao gồm gan, đậu gà, cá hồi và hạt hồ trăn.
Vitamin B7 (Biotin)
Biotin cần thiết cho quá trình chuyển hóa carbohydrate và chất béo, và điều chỉnh sự biểu hiện của gen. Men, trứng, cá hồi, pho mát và gan là những nguồn thực phẩm tốt nhất cung cấp Biotin.
Vitamin B9 (Folate)
Folate cần thiết cho sự phát triển của tế bào, chuyển hóa axit amin, hình thành các tế bào máu đỏ và trắng, và phân chia tế bào thích hợp. Vitamin B9 được tìm thấy trong cả thực vật và động vật, các nguồn phong phú bao gồm gan, các loại đậu và rau xanh.
Vitamin B12 (Cobalamin)
Vitamin B12 có lẽ được biết đến nhiều nhất trong số các loại Vitamin B. Cobalamin rất quan trọng đối với chức năng thần kinh, sự hình thành các tế bào hồng cầu và quá trình trao đổi chất. Vitamin B12 chỉ được tìm thấy trong hầu hết các loại thực phẩm có nguồn gốc động vật, chẳng hạn như như thịt, cá, trứng, sữa và phô mai.
Mặc dù những vitamin này có chung một số đặc điểm nhưng chúng đều có những chức năng riêng và cần thiết với liều lượng khác nhau. Tuy nhiên, có một số yếu tố khiến cơ thể bạn cần bổ sung nhiều vitamin nhóm B hơn, bao gồm tuổi tác, mang thai, lựa chọn chế độ ăn uống, tình trạng y tế, di truyền, thuốc và sử dụng rượu.
Liên hệ đơn vị phân phối các thiết bị y tế gia đình và bệnh viện tại Việt Nam
Công ty TNHH thương mại quốc tế MERINCO
Văn phòng giao dịch: Phòng 2304, toà nhà HH2 Bắc Hà. Số 15 Tố Hữu, Thanh Xuân, Hà nội.
ĐT : 02437765118
Email: merinco.sales@gmail.com
WEBSITE: www.merinco.vn / www.meplus.vn / merinco.com.vn
Mặt nạ thanh quản – Laryngeal mask
Lịch sử phát minh và sáng chế
Ai là cha đẻ của LMA???
Archie Brain (sinh ngày 2 tháng 7 năm 1942) là một bác sĩ gây mê người Anh được biết đến nhiều nhất với tư cách là người phát minh ra mặt nạ thanh quản. LMA đã được sử dụng hơn 300 triệu lần trên toàn thế giới trong gây mê tự chọn và xử trí khẩn cấp đường thở.
Mặt nạ thanh quản , LMA Classic là đăng ký bằng sáng chế thứ 13 của Archie Brain và được cấp vào năm 1982.
Khởi nguồn ý tưởng
Archie Brain bắt đầu nghiên cứu về giải phẫu và sinh lý của đường thở trên liên quan đến đường thở hiện có. Brain kết luận rằng các kỹ thuật hiện tại để nối đường thở nhân tạo cho bệnh nhân là không lý tưởng. Ông lý luận rằng nếu cây hô hấp được xem như một ống kết thúc ở thanh môn và mục tiêu là nối ống này với một đường thở nhân tạo, thì giải pháp hợp lý nhất là tạo ra một đường nối trực tiếp từ đầu đến cuối. Các thiết bị đường thở hiện có không thể tạo thành đường giao nhau này; sử dụng mask ôm kín mặt hoặc ống nội khí quản xuyên quá sâu đến mức tạo ra đường giao nhau trong khí quản, thay vì ở đầu ngã ba.
Nghiên cứu đầu tiên
Nghiên cứu đầu tiên về mặt nạ thanh quản ở 23 bệnh nhân được thực hiện tại Bệnh viện London vào năm 1982. Việc chèn và thông khí bằng mặt nạ thanh quản ở 16 bệnh nhân nữ bị liệt, được gây mê đã thành công, đạt được áp lực chèn khít lớn hơn 20 cm H 2 .O ở tất cả các bệnh nhân. Các biểu hiện sau khi gây mê cũng được ghi nhận là không có gì bất thường và chỉ có 3 bệnh nhân phàn nàn về đau họng, một sự tương phản rõ rệt với gây mê ống nội khí quản.
Tiếp nối thành công của nghiên cứu ban đầu, Brain đã đưa vào và thở máy thành công cho 6 bệnh nhân được gây mê, không liệt. Không tìm thấy sự khác biệt nào giữa nhóm bệnh nhân thứ nhất và thứ hai, Brain nhận ra rằng không cần phải dãn cơ khi chèn. Cuối cùng, Tiến sĩ Brain đã sử dụng thiết bị này cho một bệnh nhân nhổ răng, ông nhận ra rằng do không gian trong và xung quanh thanh môn được lấp đầy bởi mặt nạ, nên việc chèn xung quanh giảm đi nhiều và ấn tượng hơn là thanh quản được bảo vệ hoàn toàn khỏi các mảnh vụn phẫu thuật. Brain nhận ra khả năng thú vị rằng mặt nạ thanh quản có thể được áp dụng cho phẫu thuật đầu cổ.
Ông cũng quan sát thấy rằng "Ở hai bệnh nhân, giải phẫu cho thấy rằng đặt nội khí quản có thể gây khó khăn ít nhất là vừa phải. Cả hai đều không có khó khăn liên quan đến việc đặt mặt nạ thanh quản".
Đến năm 1985, kinh nghiệm sử dụng mặt nạ thanh quản đã lên tới 4000 trường hợp. Brain đã xuất bản báo cáo trên tạp chí Anesthesia năm 1985 mô tả việc xử trí 3 bệnh nhân khó thở, minh họa việc sử dụng mặt nạ thanh quản để cấp cứu đường thở. Brain với 5 đồng tác giả đã xuất bản bài báo thứ hai về gây mê mô tả việc sử dụng mặt nạ thanh quản ở hơn 500 bệnh nhân, bổ sung thêm độ tin cậy đáng kể cho khái niệm mặt nạ thanh quản. Tuy nhiên vẫn tồn tại một số hạn chế về vật liệu, việc nghiên cứu để tìm ra vật liệu phù hợp là cần thiết.
Bệnh nhân mở khí quản và người nhà cần biết!!!
Những lưu ý quan trọng đối với mở khí quản 2 nòng
Khi bệnh nhân mở khí quản, không khí không còn được lọc và làm ẩm như khi đi qua đường hô hấp trên.
Do vậy bệnh nhân nên sử dụng dụng cụ làm ẩm làm ấm mở khí quản ( Mũi nhân tạo).
Bệnh nhân luôn cần được hỗ trợ thở oxy khi cần thiết.
Sau đây là danh sách những lưu ý đặc biệt của bệnh nhân với ống mở khí quản :
- Bệnh nhân cần nằm nghiêng một góc 30 độ, hoặc lớn hơn để tạo điều kiện thở và giãn nở phổi.
- Tất cả bệnh nhân mở khí quản đều phải có dụng cụ hút và đồ cấp cứu tại giường bệnh. Thiết bị cấp cứu thường được đựng trong một túi trong suốt trên cột gắn vào giường bệnh nhân. Một bệnh nhân được mở khí quản phải được đánh giá hai giờ một lần để xác định xem có cần phải hút hay không.
- Bệnh nhân mới mở khí quản thường không được phép uống hoặc ăn bất cứ thứ gì. Tham khảo ý kiến với RN phụ trách.
- Bệnh nhân được đặt ống mở khí quản không nói được; bởi vì dây thanh âm ở trên mức của ống mở khí quản, không khí không thể đi qua dây thanh trừ trường hợp bệnh nhân sử dụng ống mở khí quản có lỗ cửa sổ hoặc dụng cụ trợ giúp tập nói
- Theo chính sách của cơ quan y tế, bệnh nhân được mở khí quản luôn được buộc chặt quanh cổ bằng dây buộc.
- Bệnh nhân được mở khí quản tiết ra nhiều dịch tiết hơn bình thường và có thể không tống được dịch tiết ra khỏi đường mở khí quản khi ho. Nếu dịch tiết trong khí quản làm giảm lượng khí đi vào và gây suy hô hấp, bệnh nhân cần được hút dịch ngay lập tức.
Đồ dùng khẩn cấp ở đầu giường bao gồm những dụng cụ sau:
1. Thiết bị hút
2. Thiết bị tạo ẩm, oxy
3. Một túi khẩn cấp gồm ( Theo thứ tự từ trái qua phải, từ trên xuống dưới):
- Găng tay vô trùng
- Hai ống mở khí quản thay thế (một cùng kích thước và một kích thước nhỏ hơn ống hiện tại)
- Kéo
- Chất bôi trơn hòa tan trong nước
- Tăm bông
- Dây buộc
- Xy lanh 10 ml
- Panh
- Nòng dẫn đường và nòng trong
- Gạc
Vitamin C là một trong những chất chống oxy hóa chính của cơ thể và cần thiết để sản xuất collagen.
Vitamin C, hay còn được gọi là axit L-ascorbic, là một loại vitamin tan trong nước, có tự nhiên trong một số loại thực phẩm. Không giống như hầu hết các loài động vật, cơ thể con người không có khả năng tự tổng hợp vitamin C mà phải bổ sung chúng từ chế độ ăn uống hoặc các chất bổ sung Vitamin C dưới dạng thực phẩm chức năng.
Vitamin C có tác dụng gì?
Vitamin C là một loại vitamin thiết yếu nhằm hỗ trợ các chức năng cần thiết của cơ thể, bao gồm:
- Chống oxy hóa mạnh mẽ
Vitamin C đã được chứng minh là một trong những chất chống oxy hóa quan trọng của cơ thể và có khả năng tái tạo các chất chống oxy hóa khác trong cơ thể, bao gồm Vitamin E.
- Kích thích sản xuất collagen
Vitamin C cần thiết cho quá trình sinh tổng hợp collagen, L-carnitine và một số chất dẫn truyền thần kinh nhất định. Collagen là một loại protein chính trong các mô liên kết, đóng vai trò quan trọng trong việc chữa lành vết thương.
- Hỗ trợ chức năng miễn dịch
Vitamin C cũng đóng vai trò quan trọng trong chức năng miễn dịch. Tế bào miễn dịch chứa hàm lượng cao Vitamin C. Trong thời gian bị nhiễm trùng, hàm lượng Vitamin C nhanh chóng bị cạn kiệt.
Nguồn thực phẩm nào cung cấp Vitamin C?
Vitamin C được tìm thấy trong nhiều loại trái cây và rau củ, bao gồm trái cây họ cam quýt, ổi, dâu tây, kiwi, ớt chuông, bông cải xanh, cải xoăn, cải bó xôi, và khoai tây. Tuy nhiên, nấu chín hoặc làm khô những thực phẩm này có thể làm giảm đáng kể hàm lượng vitamin C của chúng.

Biểu đồ một số loại trái cây và rau sống siêu giàu vitamin C
Ngoài ra, một số thực phẩm có nguồn gốc từ động vật như gan, trứng, trứng cá, thịt và cá cũng có chứa một lượng nhỏ vitamin C, nhưng hàm lượng Vitamin C gần như mất đi khi nấu chín.
Bổ sung bao nhiêu Vitamin C là đủ?
Tùy thuộc vào độ tuổi và giới tính, mà hàm lượng Vitamin C cần nạp hàng ngày là khác nhau, cụ thể:
|
RDA (1) mg/ngày |
UL (2) mg/ngày |
||
| Trẻ sơ sinh | 0-6 tháng | 40* | - |
| 7-12 tháng | 50* | - | |
| Trẻ em | 1-3 tuổi | 15 | 400 |
| 4-8 tuổi | 25 | 650 | |
| 9-13 tuổi | 45 | 1.200 | |
| Nữ giới | 14-18 tuổi | 65 | 1.800 |
| 19 tuổi trở lên | 75 | 2.000 | |
| Phụ nữ mang thai | 80-85 | 1.800-2.000 | |
| Phụ nữ cho con bú | 115-120 | 1.800-2.000 | |
| Nam giới | 14-18 tuổi | 75 | 1.800 |
| 19 tuổi trở lên | 90 | 2.000 |
Nguồn: Viện Y tế Quốc gia Hoa Kỳ
(1) Mức tiêu thụ trung bình hàng ngày để đáp ứng nhu cầu dinh dưỡng của người khỏe mạnh
(2) Mức tiêu thụ tối đa hàng ngày không gây ảnh hưởng xấu đến sức khỏe
Nhưng điều gì sẽ xảy ra nếu:
Thiếu Vitamin C
Tình trạng thiếu hụt Vitamin C rất hiếm ở các nước phát triển, nhưng điều này vẫn có thể xuất hiện ở những người có chế độ ăn hạn chế hoặc hầu như không ăn trái cây và rau củ. Những người nghiện ma túy hoặc nghiện rượu cũng có nguy cơ mắc bệnh cao hơn.
Thiếu Vitamin C cấp tính dẫn đến bệnh Scorbut. Mốc thời gian phát triển bệnh Scorbut khác nhau tùy thuộc mỗi cơ thể, nhưng các dấu hiệu có thể xuất hiện trong vòng 1 tháng sau khi ít hoặc không bổ sung vitamin C (dưới 10 mg/ngày). Các triệu chứng ban đầu của bệnh bao gồm mệt mỏi, suy nhược và viêm nướu. Khi bệnh Scorbut tiến triển, quá trình tổng hợp collagen bị suy giảm và các mô liên kết suy yếu, gây ra các vết bầm tím, đốm xuất huyết, chảy máu răng nướu hay rụng răng, đau khớp, khô mắt, sưng tấy và vết thương lâu lành. Tương tự như các trường hợp thiết hụt vitamin, bệnh này có thể gây tử vong nếu không được điều trị.
Thừa Vitamin C
Vitmin C có độc tính thấp và gần như không gây ra tác dụng phụ nghiêm trọng khi tiêu thụ quá nhiều. Tuy nhiên, tiêu thụ quá 2.000 mg Vitamin C mỗi ngày sẽ gây tiêu chảy, buồn nôn, đau quặn bụng và các rối loạn tiêu hóa khác do tác dụng thẩm thấu của Vitamin C không được hấp thụ trong đường tiêu hóa.
Đồng thời, việc nạp quá nhiều Vitamin C cũng có khả năng làm tăng đào thải oxalat và axit uric qua nước tiểu góp phần hình thành sỏi thận, đặc biệt ở những người bị rối loạn thận. Các nghiên cứu đánh giá tác động lên sự bài tiết oxalat trong nước tiểu của việc tiêu thụ lượng Vitamin C từ 30 mg đến 10 g mỗi ngày lại cho ra các kết quả không đồng nhất. Mặc dù hiện vẫn chưa rõ liệu Vitamin C có thực sự đóng một vai trò nào đó trong sự phát triển của sỏi thận hay không, nhưng có bằng chứng cho thấy Vitamin C góp phần vào việc hình thành sỏi thận ở những bệnh nhân có tiền sử tăng oxalat niệu.